|
|
| Пишет dok_zlo_1 ( @ 2018-12-04 08:07:00 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
С точки зрения медицины неотложных состояний реакции гиперчувствительности можно разделить на две группы:
- от которых ваш пациент погибнет в ближайшие минуты и часы;
- которые не угрожают жизни.
Жизнеугрожающую реакцию гиперчувствительности в зарубежных (а в последние годы и во многих отечественных) руководствах называют анафилаксией.
В этой группе объединены состояния, которым нас учили по отдельности: анафилактический шок и ангионевротический отек с нарушением проходимости дыхательных путей. Такое объединение имеет под собой прочную клиническую основу: и то, и другое состояние требует экстренного внутримышечного введения эпинефрина (адреналина).

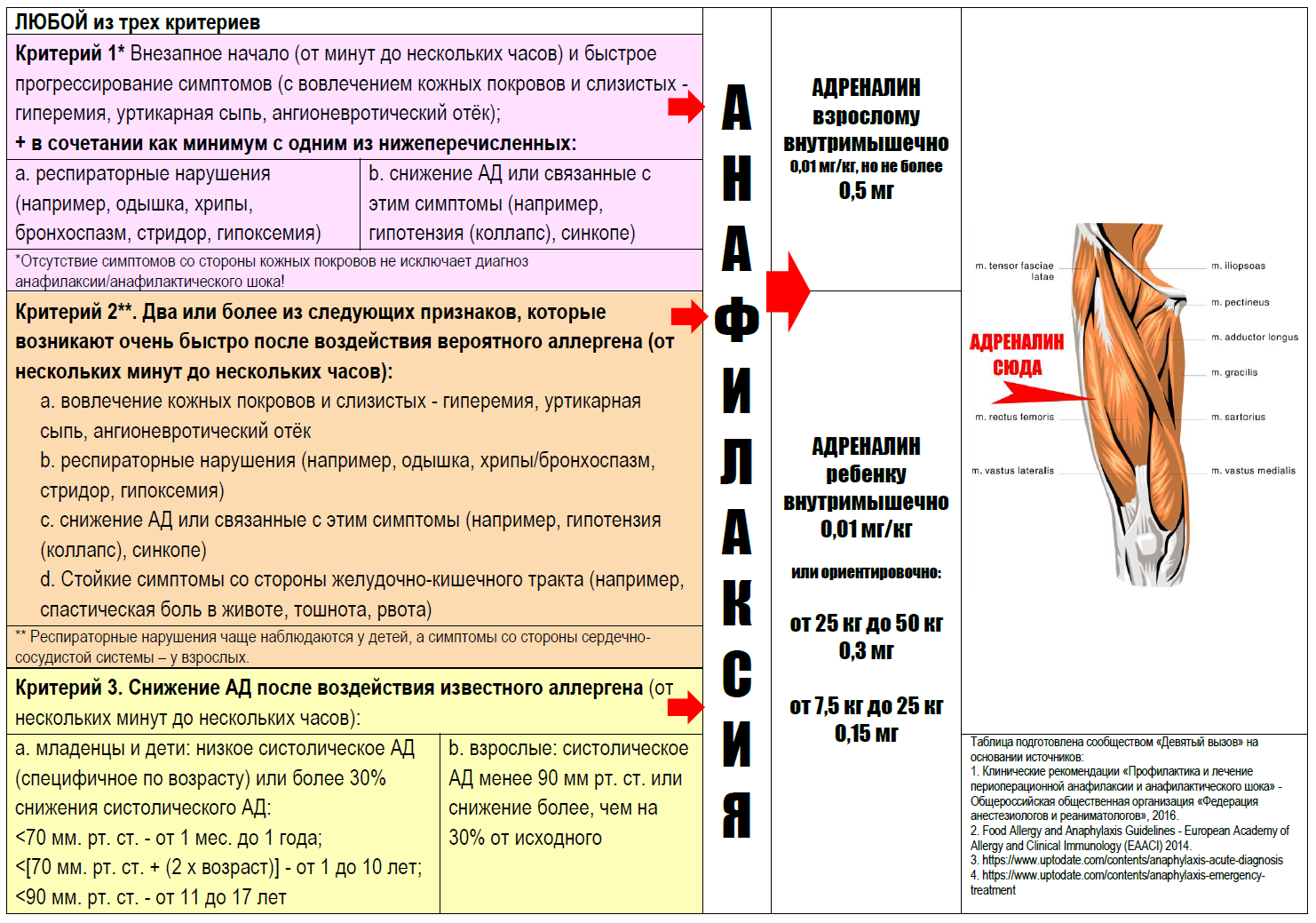
Анафилаксия — одно из наиболее стремительно развивающихся неотложных состояний, поэтому жизненно важно распознать ее как можно скорее. Для этого приняты четкие диагностические критерии. Для установления диагноза анафилаксии достаточно выполнения одного любого критерия из трех.
Критерий 1*
Внезапное начало (от минут до нескольких часов) и быстрое прогрессирование симптомов (с вовлечением кожных покровов и слизистых — гиперемия, уртикарная сыпь, ангионевротический отёк);
+ в сочетании как минимум с одним из нижеперечисленных:
а. респираторные нарушения (например, одышка, хрипы, бронхоспазм, стридор, гипоксемия)
ИЛИ
b. снижение АД или связанные с этим симптомы (например, гипотензия (коллапс), синкопе)
Критерий 2**.
Два или более из следующих признаков, которые возникают очень быстро после воздействия вероятного аллергена (от нескольких минут до нескольких часов):
- вовлечение кожных покровов и слизистых — гиперемия, уртикарная сыпь, ангионевротический отёк
- респираторные нарушения (например, одышка, хрипы/бронхоспазм, стридор, гипоксемия)
- снижение АД или связанные с этим симптомы (например, гипотензия (коллапс), синкопе)
- Стойкие симптомы со стороны желудочно-кишечного тракта (например, спастическая боль в животе, тошнота, рвота)
Критерий 3
Снижение АД после воздействия известного аллергена (от нескольких минут до нескольких часов):
- младенцы и дети: низкое систолическое АД (специфичное по возрасту***) или более 30% снижения систолического АД
- взрослые: систолическое АД менее 90 мм рт. ст. или снижение более, чем на 30% от исходного.
*Отсутствие симптомов со стороны кожных покровов не исключает диагноз анафилаксии/анафилактического шока!
** Респираторные нарушения чаще наблюдаются у детей, а симптомы со стороны сердечно-сосудистой системы – у взрослых.
***Низкое систолическое давление у детей:
<70 мм. рт. ст. — от 1 мес. до 1 года;
<[70 мм.рт. ст. + (2 х возраст)] — от 1 до 10 лет;
<90 мм. рт. ст. — от 11 до 17 лет.
Если вы распознали анафилаксию, немедленно приступайте к выполнению комплекса экстренных жизнеспасающих мероприятий.
Прекратите поступление аллергена в организм.
Один из немногих вариантов, когда вы действительно сможете быстро это сделать — остановить введение вызвавшего аллергическую реакцию лекарства. В некоторых учебниках встречается рекомендация выполнить промывание желудка при пищевой аллергии, но в условиях нарастающего отека верхних дыхательных путей и/или падающего артериального давления эта манипуляция выглядит вредной для пациента.
Введите адреналин
в дозе 0,01 мг/кг массы тела (максимум 0,5 мг). Если подсчет точной дозы сильно отсрочит введение, то:
0,5 мг внутримышечно взрослому;
Ориентировочные дозы эпинефрина (адреналина) для детей:
- масса тела менее 7,5 кг — точную дозировку по массе тела, в случае крайней необходимости 0,15 мг с помощью шприца или автоинъектора;
- масса тела от 7,5 до 25 кг: 0,15 мг;
- масса тела от 25 кг до 50 кг: 0,3 мг.
Почему мы вводим адреналин при анафилаксии?
Адреналин вызывает периферическую вазоконстрикцию, уменьшение отека и повышение артериального давления, а также стабилизирует тучные клетки. Данные исследований подтверждают, что незамедлительное введение адреналина уменьшает летальность от анафилаксии.
Почему мы вводим адреналин внутримышечно?
Внутримышечный путь — самый быстрый по времени осуществления инъекции. Несмотря на снижение периферического кровотока при анафилактическом шоке, скорость поступления адреналина в системный кровоток из мышцы является достаточной. Считается, что в экстренной ситуации быстрее и проще всего вводить адреналин в musculus vastus lateralis. На бедре мышцы массивные, а над латеральной широкой меньше жировой ткани. Классический верхний правый квадрант ягодицы подходит меньше, потому что вам придется перевернуть пациента на живот, что по понятным причинам нежелательно. Не следует тратить время на удаление одежды, вводите адреналин через ткань.
Имеются научные данные о недостаточной скорости действия адреналина в кровоток при подкожном введении.
Внутривенное струйное введение связано с риском задержки, ошибками в дозировке и появлением нежелательных эффектов адреналина.
Внутривенное введение с постоянной скоростью применяется при неэффективности трех внутримышечных доз адреналина. Начинайте со скорости 0,1 мкг/кг/мин и титруйте до исчезновения симптомов, но не более 1 мкг/кг/мин.
Оксигенотерапия
до достижения целевых значений SpO2 90 — 92%.
Инфузионная терапия
При сохраняющейся гипотензии показано болюсное введение сбалансированных кристаллоидных растворов или изотонического раствора натрия хлорида в объеме до 2000 мл.
Какова роль других лекарственных средств в лечении анафилаксии?
Бронходилатирующие средства (сальбутамол) используются при бронхоспазме аллергического генеза.
Глюкокортикоиды имеют значение в предупреждении повторных эпизодов анафилаксии. Время наступления их действия слишком велико, чтобы воздействовать на текущий приступ.
Антигистаминные средства при анафилаксии используются в качестве препаратов второй линии. Допустимо внутривенное медленное введение дифенгидрамина (димедрола).
Глюкагон применяют при резистентности к введению адреналина у пациентов, принимающих бета-блокаторы. Назначают 1-5 мг внутривенно в течение 5 минут. В последующем при отсутствии эффекта — титрование глюкагона 5-15 мкг/мин.
В этой заметке мы не ставим задачу полноценно описать анафилаксию. Ее цель — обратить ваше внимание на ключевые моменты в ее распознавании и лечении, пробудить желание прочесть современные руководства, ссылки на которые приведены ниже.
Источники
- Клинические рекомендации «Профилактика и лечение периоперационной анафилаксии и анафилактического шока» — Общероссийская общественная организация «Федерация анестезиологов и реаниматологов», 2016. Скачать PDF
- Food Allergy and Anaphylaxis Guidelines — European Academy of Allergy and Clinical Immunology (EAACI) 2014. Скачать PDF
- UpToDate — Anaphylaxis: acute diagnosis Сохраненная копия
- UpToDate — Anaphylaxis: emergency treatment Сохраненая копия
Анафилаксия: где мы ошибаемся и что мы можем исправить
Авторы: Bradley End, MD (EM Resident Physician, The Ohio State University Wexner Medical Center) and Mark J Conroy, MD (Assistant Professor Emergency Medicine, The Ohio State University Wexner Medical Center, @mjconroy_md)
Редакторы: Jennifer Robertson, MD, MSed (Assistant Professor Emergency Medicine, Emory University) and Alex Koyfman, MD (@EMHighAK, EM Attending Physician, UTSW Med Ctr / Parkland Memorial Hospital)
Вступление, эпидемиология, история
Анафилаксия была описана в 1901 году Шарлем Рише и Полем Портье в результате исследования яда морского ежа (за что первый получил в 1913 году Нобелевскую премию по физиологии и медицине). Они вводили яд собакам и при повторном введении обнаружили повышенную чувствительность к яду. Этому явлению они дали название анафилаксия (от ἀνά- «против-» и φύλαξις «защита») [7].
В США в среднем регистрируется около 100 000 анафилактических реакций в год, 60 000 из них регистрируется впервые и 1500 заканчиваются смертью.
Наиболее часто анафилаксия встречается летом и в первую половину осени, к ней больше склонны женщин старше 30 лет и мальчики до 16 лет [8].
1,6% населения США хотя бы раз в жизни испытывали анафилаксию, однако в связи с недостаточностью информации эта цифра может быть занижена. [4]
Патофизиология
Анафилаксию можно разделить на две категории
- Иммунную (при участии иммуноглобулинов и активации комплемента)
- Неиммунную, или анафилактоидную, при участии субстанций, активирующих напрямую тучные клетки и вызывающих дегрануляцию базофилов. [5]
Механизм развития анафилаксии:
- Аллерген-специфический IgE, продуцируемый В-лимфоцитами, связывается с высокоафинными IgE рецепторами на поверхности базофилов и тучных клеток, простите чего происходит высвобождение большого числа биологически активных веществ таких как гистамин, триптаза и фактор некроза опухолей. [5]
- Неиммунная анафилаксия возникает при прямой активации комплемента, базофилов, тучных клеток специфичным веществом, таким как ванкомицин («синдром красного человека» при быстром внутривенном введении) или опиаты. [5]
Некоторые вещества действуют по обоим патофизиологическим путям.
Типичные аллергены
- Пищевые: яйца, арахис, лесные орехи, моллюски.
- Лекарственные: нестероидные противовоспалительные средства, антибиотики.
- Яды насекомых: перепончатокрылых, огненных муравьев.
- Другие: латекс. [8]
Диагностические критерии
У пациентов с анафилаксией обычно наблюдают поражение кожи и слизистых (90%) или респираторные симптомы (70%). Гастроинтестинальные и/или сердечно-сосудистые симптомы (гипотензия) представлены у 45% пациентов. [1]
Диагностические критерии за последние несколько лет претерпели изменения с целью упрощения диагностического решения. Врачи экстренной медицины и аллергологи попытались свести к минимуму вероятность пропущенных или несвоевременных диагнозов анафилаксии и усовершенствовать таким образом оказание помощи.
Критерии анафилаксии (чувствительность 97%, специфичность 82%, прогностическая ценность положительного результата 69%, прогностическая ценность отрицательного результата 98%).
- Остро развившееся заболевание с поражением кожи/слизистых И один из следующих признаков: нарушение функции дыхания или гипотензия.
- Воздействие предполагаемого аллергена с последующим проявлением двух из следующих признаков: поражение кожи, нарушение функции дыхания, гипотензия, жалобы со стороны ЖКТ.
- Гипотензия после воздействия известного аллергена. [4, 7, 12]
Отрицательный результат анализа крови на триптазу и уровень гистамина не позволяют исключить диагноз анафилаксии. Уровень фактора активации тромбоцитов имеет диагностическую ценность, но быстро возвращается к нормальным цифрам в течение 15 — 20 минут от появления симптомов.
Алгоритм лечения
Экстренные мероприятия
Как можно быстрее адреналин (МНН эпинефрин) внутримышечно в мышцы передней поверхности бедра. Взрослым 0,3 — 0,5 мг каждые 5 минут (0,3-0,5 мл 0,1% раствора). Детям 0,01 мг/кг массы тела каждые 5 минут.
При отсутствии ответа на два внутримышечных введения адреналина приступайте к внутривенному введению. Внутривенное введение адреналина:
Взрослым: 1 мг (1 мл 0,1% раствора) в 250 мл 5% раствора глюкозы, начиная со скорости 0,25 — 1 мл в мин. (1 — 4 мкг в мин.) до 2,5 мл в мин. (10 мкг в мин.)
Детям: 0,1 мкг/кг в мин. до 1,5 мкг/кг в мин.
Дополнительное лечение
- Дифенгидрамин (димедрол) 50 мг в/в однократно.
- Антагонист Н2 рецепторов в/в однократно.
- Дофамин/добутамин при устойчивом к терапии шоке: 5 — 20 мкг/кг в мин.
- Глюкагон (для пациентов, принимающих бета-блокаторы): 1 — 5 мг в/в за 5 мин., затем 5 — 15 мкг в мин. (20 — 30 мкг/кг в мин. до достижения дозы 1 мг для детей).
Гемодинамическая нестабильность вторична по отношению к внутрисосудистому перераспределению объемов. Инфузионная терапия в объеме 2 — 7 литров назначается при продолжающейся гипотензии. Изотонический раствор натрия хлорида предпочтительнее, чем Рингер-Лактат. [8]
Противоречия
По последним Кокрейновским обзорам
«Клиницисты должны иметь в виду, что доказательная база для применения глюкокортикоидов в лечении анафилаксии отсутствует» [3]
«…Н1 антигистаминные средства… смягчают зуд и другие кожные проявления, ринорею при анафилаксии, но они не предназначены для устранения обструкции дыхательных путей, гастроинтестинальных симптомов или шока… доказательства такого действия… остаются весьма слабыми.” [10]
“… преимущества использования адреналина внутримышечно в соответствующих дозировках намного превосходят возможные риски.” [4]
Несвоевременная диагностика
В большинстве описанных случаев смерти от анафилаксии остановка кровообращения и дыхания происходит через непродолжительное время после наступления симптомов: 5 минут при ятрогенных причинах, 15 минут после ужаления насекомых, 30 минут для воздействия пищевых аллергенов. [1, 7] Учитывая, что антигистаминные средства начинают действовать через 45 минут, огромное значение имеет своевременное распознавание анафилаксии и введение адреналина.
До 20% случаев анафилаксии проходят без классических зудящих кожных высыпаний. Шок и смертельная анафилаксия могут протекать без кожных симптомов. [8]
Абсолютные противопоказания для назначения адреналина отсутствуют, а анафилактическая реакция сама по себе может вызвать ишемию миокарда, аритмии и снижение сердечного выброса. [4, 8]
Наблюдение и выписка
Для анафилаксии средней тяжести с полным разрешением симптомов рекомендуется наблюдение в течение 4 — 8 часов. Если повторного появления симптомов не наблюдается, назначьте короткий курс Н1/Н2 антигистаминных средств и терапию глюкокортикоидами (несмотря на слабую доказательную базу). Всем пациентам, перенесшим анафилаксию, должно быть рекомендовано использование автоинъекционных устройств с адреналином.
Пациентов с сохраняющимися симптомами, а также требующих дальнейшего внутривенного введения лекарственных средств, следует госпитализировать для дальнейшего наблюдения. [7, 8]
Повторные реакции
В большинстве случаев анафилактические реакции протекают монофазно и разрешаются в течение часа. Реже они длятся часы и дни. До 23% пациентов переносят возобновление симптомов в ближайшие часы и дни (в среднем через 10 часов). Вторая фаза обычно менее выражена, чем начальная. По крайней мере одно исследование показало, что менее 0,25% повторных реакций “клинически значимы”, и смертельных исходов при повторной анафилаксии выявлено не было. Отсутствуют научные данные о том, что глюкокортикоиды снижают частоту возникновения двухфазных реакций. [6]
Особые замечания
Некоторые исследования показали значение монооксида азота (NO) как потенциального медиатора анафилаксии.
В некоторых клинических случаях задокументировано успешное лечение метиленовым синим анафилаксии, устойчивой к адреналину. [5]
Предполагается связь некоторых смертельных случаев анафилаксии с диссеминированным внутрисосудистым свертыванием вследствие активации систем комплемента и гемостаза. Описаны клинические случаи успешного лечения подобных состояний транексамовой кислотой. [5]
Что мы можем исправить
- Тяжелые аллергические реакции и анафилаксия — частые причины обращения за медицинской помощью, которые угрожают жизни пациента и требуют немедленного введения адреналина по жизненным показаниям.
- Постепенное приближение к адреналину через димедрол, Н2-антагонисты и гормоны — неверный путь при анафилаксии. Время наступления действия этих медикаментов слишком велико, чтобы предотвратить опасные осложнения.
- У пациентов, принимающих бета-адреноблокаторы, для лечения анафилактических реакций возможно применение глюкагона.
- Анафилактическая реакция сама по себе нередко вызывает спазм коронарных артерий и аритмию. Это не должно служить основанием для отказа от адреналина.
- Рекомендуйте пациентам со склонностью к тяжелым аллергическим реакциям приобрести автоматическое инъекционное устройство с адреналином для самопомощи при начинающейся анафилаксии и проконсультируйте по его использованию.
Источники, дальнейшее чтение
- Campbell, R and Kelso, J. Anaphylaxis: Acute Diagnosis (2016). UpToDate. Available from http://www.uptodate.com/
- Campbell, R and Kelso, J. Anaphylaxis: Emergency Treatment (2016). UpToDate. Available from http://www.uptodate.com/
- Choo, K et al. Glucocorticoids for the Treatment of Anaphylaxis. Cochrane Database of Systematic Reviews, 2016. DOI: 0.1002/14651858.CD007596.pub3
- Hernandez, L et al. Anaphylaxis. Primary Care: Clinics in Office Practice. Sept 2016. Volume 43 (3): 477-85. Available from https://www.clinicalkey.com/
- Kemp, S. Pathophysiology of Anaphylaxis (2016). UpToDate. Available from http://www.uptodate.com/
- Liberman, P. Biphasic and Protracted Anaphylaxis (2016). UpToDate. Available from http://www.uptodate.com/
- Liberman P, Nicklas RA, Randolph C, et al. Anaphylaxis–a Practice Parameter Update 2015. Ann Allergy Asthma Immunol. 2015; 115(5): 341-84.
- Tran TP, Muelleman RL. Allergy, Hypersensitivity, Angioedema and Anaphylaxis. Rosen’s Emergency Medicine. 8th Edition. 1543-1557.
- Sheikh A, et al. Adrenaline (Epinephrine) for the Treatment of Anaphylaxis with and without shock. Cochrane Database of Systematic Reviews, 2016. DOI: 10.1002/14651858.CD006312.pub2
- Sheikh A, et al. H1-Antihistamines for the Treatment of Anaphylaxis with and without Shock. Cochrane Database of Systematic Reviews, 2016. DOI: 10.1002/14651858.CD006160.pub2
- Kemp SF, Lockey RF, Simons FE. Epinephrine: the drug of choice for anaphylaxis. A statement of the World Allergy Organization. Allergy. 2008; 63(8): 1061-70.
- Boyce JA, Assa’ad A, Burks AW, et al. Guidelines for the Diagnosis and Management of Food Allergy in the United States. J Allergy Clin Immunol. 2010; 126(60): S1-58.
- Russell WS, Farrar JR, Nowak R, et al. Evaluating the management of anaphylaxis in US emergency departments: Guidelines vs. practice. World J Emerg Med. 2013; 4: 98-106.
- Fineman SM, Bowman SH, Campbell RL, et al. Addressing barriers to emergency anaphylaxis care: from emergency medical services to emergency department to outpatient follow-up. Ann Allergy Asthma Immunol. 2015; 114(4): 301-5.

Добавить комментарий: